Eine Hornhauttransplantation ist die Verpflanzung von menschlicher Hornhaut bzw. von Teilen der Hornhaut. Dafür benötigt der erkrankte Empfänger eine Organ- bzw. Gewebespende von einem Spender.
Im medizinischen Sprachgebrauch heißt sie „Keratoplastik“. Die Hornhauttransplantation ist eine Behandlungsform von irreversiblen Veränderungen an der Hornhaut, z.B. nach schwerwiegenden Entzündungen oder Verletzungen.
Eine Hornhauttransplantation kann unter Vollnarkose oder unter örtlicher Betäubung erfolgen. Dies ist abhängig von der Art der Keratoplastik, die zur Anwendung kommt.
Das Auge nimmt visuelle Reize aus der Umwelt wahr und leitet diese an das Gehirn weiter. Das Gehirn verwertet die Informationen und reagiert dann entsprechend darauf.
Die Hornhaut, auch Cornea genannt, leistet einen wichtigen Beitrag dazu, dass unser Auge scharfe Bilder wahrnimmt.
Sie bricht den Großteil des Lichts, bevor es auf die Netzhaut trifft. Danach erhält das Gehirn die weitergeleiteten Signale.
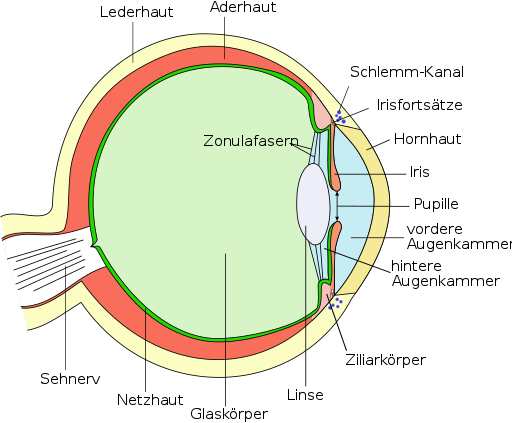
Der Aufbau des menschlichen Auges – Die Hornhaut wölbt sich vor der Iris (Regenbogenhaut) nach vorn
Die Hornhaut bildet den vorderen Abschluss des Auges und geht in die Bindehaut über. Es handelt sich bei der Hornhaut um klares, durchsichtiges Gewebe, das keine Gefäße enthält.
Sie besteht aus sechs verschiedenen Zellschichten:
- Epithelschicht
- Bowman-Membran
- Stroma
- Dua-Schicht
- Descemet-Membran
- Endothelzellschicht
Damit die Hornhaut richtig arbeiten kann, muss sie mit Tränenflüssigkeit benetzt sein.
Da die Hornhaut ein wichtiger Teil des Sehapparates ist, kann eine Störung zu schweren Sehfehlern führen. Kommt es zur Trübung der Hornhaut, nimmt das Auge nicht genug Licht auf und die Sehleistung vermindert sich. Im schlimmsten Fall droht eine Erblindung. Eine Hornhauttrübung kann im Laufe des Lebens entstehen oder von Geburt an existieren.
Die Behandlung einer Hornhauttrübung kann in manchen Fällen mit bestimmten Kontaktlinsen oder operativ erfolgen.
Bei schwerer Hornhautschädigung oder unheilbarer Krankheit kann eine Transplantation die Sehfähigkeit wiederherstellen.
Das ist bei fortgeschrittenen Hornhautdystrophien der Fall. Bei dieser Erkrankung liegt eine zunehmende Hornhauttrübung vor. Sie verliert dadurch ihre Transparenz.
Mediziner führen eine Hornhauttransplantation durch, wenn die Hornhaut irreversible Veränderungen aufweist, die das Sehen erheblich einschränken.
Diese können sein:
- Narben nach schwerwiegenden Hornhautentzündungen: Diese kommen oft von weichen Kontaktlinsen.
- Degenerative Erkrankungen der Hornhaut, die mit einer Ausdünnung und Verformung einhergehen (ein sogenannter Keratokonus)
- Angeborene Hornhauterkrankungen
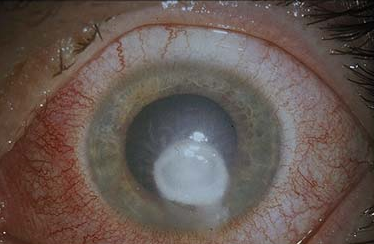
Abbildung 1: Schwerwiegende Entzündung der Hornhaut, durch weiche Kontaktlinsen verursacht. Dadurch wird eine dauerhafte Trübung in der Hornhaut verbleiben, die zu einer erheblichen Sehbeeinträchtigung führt und ggf. langfristig durch eine Hornhauttransplantation therapiert werden kann.
Bei den beschriebenen Hornhautveränderungen kommt es zu einer zunehmenden, irreversiblen Sehverschlechterung. Je nach Stärke des Sehschärfen-Verlustes stellt der Augenarzt die Indikation zur Hornhauttransplantation.
Er kann die Diagnose in der Regel anhand der Betrachtung des Auges durch die sogenannte Spaltlampe stellen. Manchmal ist zusätzlich eine sogenannte Topographie („Landkarte“) der Hornhaut hilfreich, um die Diagnose zu sichern.
Eine Hornhauttransplantation ist bei folgenden Erkrankungen sinnvoll:
- Fuchs-Endotheldystrophie (Einlagerung von Wasser in die Endothelzellschicht der Hornhaut)
- Bullöse Kerathopathie (Kalkeinlagerungen in der Endothelzellschicht der Hornhaut)
- Keratokonus (Fortschreitende Verdünnung und kegelförmige Verformung der Hornhaut)
- Bröcklige oder gittrige Dystrophie (Einlagerungen in der Epithelschicht der Hornhaut
- Narben auf der Hornhaut (zum Beispiel nach einer Infektion)
- Augenverletzungen (zum Beispiel durch scharfe Gegenstände)
- Verätzung der Augen
Falls eine Hornhauttransplantation nötig ist, müssen die Ärzte zuerst ein passendes Transplantat finden. Die Ärzte suchen dafür in der sogenannten Hornhautbank. Dies kann einige Zeit dauern und ist mit Hürden verbunden. Denn es gibt weniger Transplantate als Menschen, die eine neue Hornhaut benötigen.
Da es sich bei der Hornhauttransplantation um eine Gewebe- bzw. Organspende eines Menschen handelt, liegen bestimmte rechtliche Grundlagen vor. So müssen zwei Ärzte unabhängig voneinander den Hirntod des Spenders innerhalb bestimmter zeitlicher Abfolgen zweifelsfrei feststellen.
Zur Feststellung des Hirntodes müssen bestimmte medizinische Kriterien erfüllt sein. Des Weiteren muss der Spender der Gewebeentnahme für die Hornhauttransplantation zu Lebzeiten zugestimmt haben.
Diese Einwilligung kann durch Äußerungen, schriftliche Erklärungen oder mittels eines Organspendeausweises erfolgen. Liegt keine Zustimmung vor, können auch Angehörige des Spenders die Zustimmung geben, wenn sie dem Willen des Spenders entspricht.
Koordinierung von Spender und Empfänger
Die Gewinnung des Spendermaterials ist innerhalb von 72 Stunden nach dem Tod des Verstorbenen möglich. Dazu dürfen keine Kontraindikationen des Spenders vorliegen, was statistisch bei über zwei Dritteln der Spender der Fall ist.
Dies wären beispielsweise HIV oder andere Infektionskrankheiten. Andere Sehschwächen wie Grauer Star oder Grüner Star sowie das Alter des Spenders stellen keine Kontraindikationen dar.
Bei der Entnahme schneiden Mediziner aus dem Spenderauge eine Korneoskleralscheibe (Scheibe von Hornhaut und Lederhaut) aus und entfernen sie.
Die Lagerung des Spendermaterials ist nach der Gewinnung bis zu vier Wochen lang in der Hornhautbank möglich. Vermittlungsstellen ordnen dem Material den passenden Empfänger auf der Warteliste zu.
Danach erhält der potenzielle Empfänger die Benachrichtigung von seinem behandelnden Arzt. Für die Hornhauttransplantation selbst sucht er eine entsprechende Klinik auf.
Während der Operation erhält der Patient entweder eine lokale Betäubung oder eine Vollnarkose. Ärzte entfernen die Hornhaut entweder ganz oder nur teilweise aus dem Auge.
Nach der Entnahme des kranken Hornhautmaterials erhält der Empfänger das Spendermaterial, das Mediziner mit der restlichen Hornhaut vernähen.
Je nach Art der Hornhauterkrankung sowie Lage und Intensität der Hornhautveränderung sind unterschiedliche Methoden der Hornhauttransplantation möglich.
Grundsätzlich gibt es zwei Hauptverfahren, die hier zur Anwendung kommen:
- Die perforierende Keratoplastik oder
- Die lamelläre Keratoplastik
Bei der lamellären Keratoplastik unterscheiden Experten zwischen der hinteren und der vorderen lamellären Keratoplastik.
Bei durchgreifenden Trübungen führen sie eine klassische Hornhauttransplantation aller Schichten durch (perforierende Keratoplastik).
Dabei öffnen Ärzte das Auge des Empfängers komplett, indem sie eine zentrale Scheibe aus der Hornhautmitte stanzen. Ein ebenso großes Scheibchen stanzen sie aus der Spenderhornhaut und nähen es in das Empfänger-Auge ein (Abbildung 2).
Die Operation erfolgt unter dem Mikroskop. Bei Veränderungen, die sich in der vorderen oder hinteren Schicht der Hornhaut zeigen, kommen die lamellierenden Hornhauttransplantationen zum Einsatz. Hier bleibt ein Teil der Patientenhornhaut erhalten. Dadurch ist in der Regel eine schnellere Heilung bei geringerem Abstoßungsrisiko möglich.
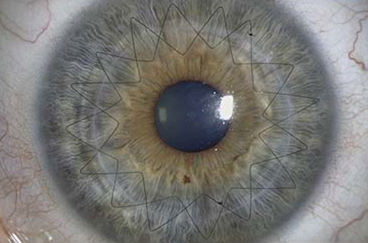
Abbildung 2: Auge nach erfolgter Hornhauttransplantation. Es sind zwei sehr dünne fortlaufende, sternförmige, gegenläufige Hornhautnähte sichtbar. Diese müssen mehrere Monate im Auge verbleiben, bis sich der Befund stabilisiert hat.
Nach der Entfernung setzen Ärzte die neue Spenderhornhaut ein und vernähen sie. Sie schneiden die Hornhaut vorher so zurecht, dass sie exakt in das Auge des Patienten passt. Die Fäden werden erst nach mehreren Monaten entfernt, da Verletzungen am Auge längere Zeit zum Abheilen benötigen. Erst nach diesem Zeitraum können Mediziner feststellen, ob die Transplantation erfolgreich war.
- Perforierende Keratoplastik
Bei der perforierenden Keratoplastik entfernen Mediziner die Hornhaut mit einem speziellen Gerät. Das Vorgehen heißt Trepanation. Sie entnehmen ein kreisrundes Stück der Hornhaut aus dem Auge. Anschließend setzen sie die passgenau zugeschnittene Spenderhornhaut ein. Diese nähen sie mit feinen Nähten an die noch vorhandene Hornhaut an.
Dabei kann der Arzt entweder zwei Nähte sternförmig vernähen oder einzeln geknüpfte Nähte verwenden. Welche der beiden Techniken er verwendet, hängt von den Gegebenheiten der jeweiligen Operation ab.
Die perforierende Keratoplastik ist die am häufigsten angewendete Transplantation weltweit. Der Wissensstand und die Erfahrungswerte sind somit sehr hoch. Ferner ist das verwendete Transplantat sehr klein, was die Gefahr einer Abstoßungsreaktion verringert.
- Hintere lamelläre Keratoplastik
Die hintere lamelläre Keratoplastik heißt auch Innenschicht-Transplantation. Sie kommt zum Einsatz, wenn die Endothelschicht der Hornhaut erkrankt ist.
Für die Entfernung ritzen Mediziner die kaputte Endothelschicht und die Descemet-Membran kreisförmig ein und lösen sie dann ab. Den entsprechenden Teil der Spenderhornhaut rollen sie zusammen und führen ihn über einen winzigen seitlichen Einschnitt ein.
Im Auge entfaltet er sich, wo eine Luftblase ihn an den richtigen Ort presst. Dafür muss der Patient nach der Operation 24 Stunden auf dem Rücken liegen. Ein Vorteil dieser Methode ist die kurze Heilungszeit, da keine Nähte nötig sind. Schon nach etwa drei Monaten kann der Patient wieder gut sehen.
- Vordere lamelläre Keratoplastik
Diese heißt auch Außenschicht-Transplantation. Sie ist im Grunde das Gegenteil zur Innenschicht-Transplantation.
Hier trennen und entfernen Ärzte die übrigen Hornhautschichten von der Descemet-Membran und Endothelschicht. Im Anschluss ersetzen sie die Schichten durch ein Transplantat.
Hier fixieren sie das Spendergewebe wieder mit Nähten. Wie bei der perforierenden Keratoplastik nutzen sie hier zwei oder einzelne Nähte. Dadurch, dass die Endothelschicht erhalten bleibt, wird das Abstoßungsrisiko stark minimiert.
Bei einer Transplantation kann es stets zu einer Abstoßungsreaktion des Körpers kommen. Der Körper registriert das Transplantat als Fremdkörper und leitet Abwehrmaßnahmen ein. Das führt dazu, dass das Immunsystem die Hornhaut bekämpft.
In diesem Fall kann es zu einer erneuten Trübung der Hornhaut kommen. Eine Abstoßungsreaktion zeigt sich normalerweise innerhalb der ersten fünf Jahre nach der Operation.
Symptome sind:
- Tränende oder gerötete Augen
- Verschlechterung des Sehvermögens
Betroffene sollten sofort ihren behandelnden Arzt aufsuchen, damit dieser Gegenmaßnahmen einleiten kann.
Insgesamt ist das Risiko der Abstoßung geringer als bei der Transplantation von anderen Organen. Auch das neue Transplantat kann wieder erkranken.
Wenn es zu einer erneuten Eintrübung kommt, kann nur eine weitere Transplantation Abhilfe schaffen. Diese hat die gleichen Risiken und auch Erfolgsaussichten wie die vorherige Transplantation.
Ferner kann es bei der perforierenden Keratoplastik zu einem chronischen Endothelverlust kommen. Dabei nimmt die Zelldichte in der Endothelschicht immer weiter ab. 15 bis 20 Jahre nach der Operation ist dann eine Folge-Keratoplastik nötig.
Der Heilungsprozess nach einer Hornhauttransplantation kann abhängig von der Art der Operation Wochen bis Monate dauern.
Nach einer perforierenden Keratoplastik müssen die Hornhautfäden bis zu einem Jahr oder länger verbleiben. Ebenso muss der Patient langfristig Augentropfen nehmen. In dieser Zeit kann sich die Brechkraft noch ändern, so dass eine Brillenanpassung noch nicht möglich ist.
Außerdem kann eine sehr starke Hornhautverkrümmung durch die Naht entstehen, was das Sehen limitiert und eine Brillenanpassung erschwert.
Eine Laserbehandlung zur Reduktion der Hornhautverkrümmung mit dem Excimer-Laser („Refraktive Chirurgie“) kann in einigen Fällen sinnvoll und erfolgreich sein. Im Einzelfall erreichen Patienten eine 100-prozentige Sehschärfe bei intakter Netzhaut. Häufig liegt aber eine Sehschärfe von 40 bis 80 Prozent vor.
Bei einigen Patienten kann es im Verlauf zu einer Abstoßungsreaktion kommen. Dann wird die Hornhaut trüb und gibt ihre Funktion auf.
Das Abstoßungsrisiko ist größer, wenn:
- Die Hornhaut des Empfängers vor der Operation stark mit Gefäßen durchsetzt ist
- Es sich um eine wiederholte Hornhauttransplantation handelt
Nach einer Hornhauttransplantation müssen Patienten regelmäßig (tägliche bis 2-tägliche) Kontrollen beim Augenarzt wahrnehmen.
Meist findet die Hornhauttransplantation stationär im Krankenhaus statt. Dort sind engmaschige Kontrolle (z.B. auf Dichtigkeit der Wunde) gewährleistet. Mit der Zeit werden die Abstände der Kontrollen größer (zunächst wöchentlich, später monatlich).
Neben der regelmäßigen Augentropfen-Applikation und ggf. Medikamenten-Einnahme ist anfangs eventuell eine Brille mit Seitenschutz sinnvoll.
Der Patient muss sich nach der Hornhauttransplantation vor Fremdkörpern oder kleinen Verletzungen am Auge schützen.
Diese bemerkt er anfangs oft nicht, weil in dem Spendergewebe zunächst keine Nervenfasern des Empfängers vorhanden sind. Diese sind für das Empfinden und das Fremdkörpergefühl wichtig.
Bis die neuen Nervenfasern vom Empfänger im Spende-Gewebe wachsen, vergehen einige Monate. Eine Brillenanpassung zur Verbesserung der Sehschärfe ist häufig auch erst nach Monaten möglich.
- Medikamente nach einer Hornhauttransplantation
Nach einer Hornhauttransplantation muss der Patient langfristig (Monate bis Jahre) mehrmals am Tag, zu Beginn auch stündlich, Augentropfen nehmen.
Dies sind kortisonhaltige Augentropfen, anfangs antibiotische. Außerdem sollte er regelmäßig Tränenersatzmittel („künstliche Tränen“) tropfen.
Bei Risiko-Operationen mit erhöhtem Abstoßungsrisiko erhalten Patienten zusätzlich Tabletten, die die eigene Körperabwehr-Reaktion unterdrücken (Immunsuppressiva). Auch diese muss er über mehrere Monate nach der Hornhauttransplantation einnehmen.
- Sport nach einer Hornhauttransplantation
Der Patient sollte Kontaktsportarten meiden, da eine transplantierte Hornhaut anfangs deutlich instabiler ist als ein nicht operiertes Auge.
Langfristig ist die Sporttauglichkeit abhängig vom Befund und der Art der Hornhauttransplantation. Das sollten Sie individuell mit Ihrem betreuenden Augenarzt besprechen.
Der Augenchirurg führt Hornhauttransplantationen durch. Ein Augenchirurg hat nach seinem Medizinstudium eine 5-jährige Facharztausbildung auf dem Gebiet der Augenheilkunde absolviert. Die meisten Hornhauttransplantation-Spezialisten bilden sich zudem intensiv im Bereich der Augenchirurgie fort.
Hier finden Sie Ihren Hornhauttransplantation-Spezialisten und können direkt Kontakt aufnehmen!










